Хвороба під назвою інфекційний мононуклеоз вперше була описана Н.Ф. Філатовим в 1885 році і стала іменуватися ідіопатичним лімфаденітом. Це гостре інфекційне вірусне захворювання, яке характеризується збільшенням розмірів селезінки і печінки, зміною білої крові і розладом ретикулоендотеліальної системи, ускладненим лімфаденопатією. Встановлено, що ця недуга викликає особливий герпетичний вірус Епштейна-Барр (4 типи), що впливає на лімфоїдно-ретикулярну тканину. Потрапляючи в організм через дихальну систему він вражає епітелій ротоглотки, потім з потоком крові та регіонарні лімфовузли. Вірус Епштейна-Барр залишається в організмі людини на все життя, і при зниженні імунітету може періодично повторюватися.
Причини інфекційного мононуклеозу у дітей
Найбільше до цієї хвороби схильні діти у віці до 10 років. Як правило, дитина часто перебуває в закритому колективі, наприклад, в дитячому саду або в школі, де можлива передача вірусу повітряно-крапельним шляхом. Вірус дуже швидко гине при попаданні в навколишнє середовище, тому зараження відбувається лише при тісних контактах, тому його не можна назвати дуже заразним. Вірус Епштейна-Барра у хворої людини знаходиться в частинках слини, тому інфекційний мононуклеоз може передаватися від людини до людини при:
- поцілункі
- кашлі
- чханні
- користуванні загальним посудом
Примітно, що хлопчики хворіють інфекційним мононуклеозом в два рази частіше, ніж дівчатка. Таким чином, є ймовірність легко заразитися при чханні або кашлі, особливо навесні та в осінньо-зимовий період. Деякі люди не відчувають на собі ніяких симптомів захворювання, проте є вірусоносіями і становлять потенційну небезпеку для інших. Вірус проникає в організм через дихальні шляхи, а інкубаційний період хвороби становить приблизно 5-15 днів. В ряді випадків він може тривати до півтора місяців.
Вірус Епштейна-Барра – дуже поширена інфекція, до 5-річного віку понад 50% дітей заражаються цим типом і у більшості він не викликає серйозної симптоматики захворювання. Причому, інфікованість дорослого населення за різними даними становить 85-90% і лише у деяких дітей або дорослих цей вірус виявляється симптомами, які прийнято називати інфекційним мононуклеозом.
 Симптоми мононуклеозу у дитини
Симптоми мононуклеозу у дитини
Оскільки сьогодні від зараження вірусами практично немає ніякої профілактики, якщо дитина контактувала з хворим інфекційним мононуклеозом, батькам слід уважно стежити за здоров’ям дитини в наступні 2-3 місяці. Якщо симптомів мононуклеозу не з’явиться, отже, або дитина на заразилася, або імунітет впорався з вірусом і зараження пройшло безпечно.
Якщо ж у дитини з’явилися симптоми загальної інтоксикації – озноб, температура, слабкість, висип, збільшилися лімфатичні вузли – до якого лікаря звернутися? Спочатку до дільничного педіатра або сімейного лікаря, потім до інфекціоніста.
Симптоми інфекційного мононуклеозу різноманітні. Деколи проявляються загальні явища продромального характеру, такі як нездужання, слабкість і катаральні симптоми. Поступово самопочуття погіршується, температура зростає до субфебрильної, спостерігається постійне першіння в горлі, труднощі при диханні через закладеності носа. Характерним явищем можна назвати також гіперемію слизової оболонки ротоглотки, а також патологічне розростання мигдаликів.
Іноді захворювання починається раптово, і його симптоми яскраво виражені. В такій ситуації не виключена:
- лихоманка, вона протікає по-різному (зазвичай 38-39С) і триває кілька днів або навіть місяць
- підвищене потовиділення, озноб, сонливість, слабкість
- ознаки інтоксикації – головний біль, ломота в м’язах і больові відчуття при ковтанні
Далі настає кульмінація захворювання, тобто виявляються основні особливості клінічної картини інфекційного мононуклеозу, в тому числі:
- ангіна – виникає зернистість задньої стінки слизової глотки, її гіперемія, фолікулярна гіперплазія, ймовірно крововилив слизової
- гепатоспленомегалія – збільшення печінки та селезінки
- лімфаденопатія – збільшення лімфатичних вузлів
- загальна інтоксикація організму
- поява висипки на тілі
Висип при мононуклеозі найчастіше виникає на початку захворювання, одночасно з гарячкою та лімфаденопатією, при цьому він може бути достатньо інтенсивним, локалізуватися на ногах, руках, обличчі, животі та спині у вигляді дрібних червоних або блідо-рожевих цяточок. Висип не вимагає лікування, оскільки він не свербить, його не можна нічим мазати, він ліквідується самостійно по мірі посилення боротьби імунітету з вірусом. Однак, якщо дитині призначили антибіотик і висип почав свербіти – це вказує на алергічну реакцію до антибіотика (найчастіше це пеніциліновий ряд антибіотиків – ампіцилін, амоксицилін), оскільки висип при мононуклеозі не свербить.
Однак, найбільш важливим симптомом інфекційного мононуклеозу, традиційно вважають поліаденіт. Він виникає, як результат гіперплазії лімфоїдної тканини. У більшості випадків на мигдалинах носоглотки і піднебіння розвиваються острівкові накладення сірого або білувато-жовтуватого відтінку. Їх консистенція пухка і горбиста, вони легко видаляються.
Крім того, збільшуються периферичні лімфатичні вузли. У них затримується вірус, який активно розмножується. Особливо інтенсивно ростуть лімфовузли на задній поверхні шиї: вони стають дуже помітними, коли дитина повертає голову в сторони. Поруч розташовані лімфовузли – взаємопов’язані, і практично завжди їх ураження носить двосторонній характер.
Пальпація лімфатичних вузлів не викликає неприємних відчуттів, вони рухливі і не щільно контактують зі шкірою. Іноді збільшуються лімфовузли, розташовані в черевній порожнині – вони здавлюють нервові закінчення в цій області і провокують виникнення ознак гострого живота. Це може призвести до постановки неточного діагнозу і проведення хірургічної операції.
Для інфекційного мононуклеозу характерна гепатоспленомегалія, тобто патологічне збільшення селезінки і печінки. Ці органи дуже чутливі до захворювання, тому зміни в них починають відбуватися вже в перші дні після зараження. Селезінка може збільшитися настільки, що її тканини не витримують тиску, і вона розривається.
Перші 2-4 тижні спостерігається безперервне зростання розмірів цих органів, в деякій мірі воно продовжується і після одужання дитини. Коли температура тіла повертається до фізіологічних значень, відбувається нормалізація стану селезінки і печінки.
Діагностика захворювання
Для початку, щоб підтвердити діагноз інфекційного мононуклеозу у дитини, лікар зазвичай призначає наступні аналізи:
- Аналіз крові на антитіла IgM, IgG до вірусу Епштейна-Барр
- Загальний і біохімічний аналіз крові
- УЗД внутрішніх органів, в першу чергу печінки та селезінки
Як правило, діагностика дитячого інфекційного мононуклеозу досить проста і не викликає труднощів. Основними ознаками розвитку захворювання вважають тонзиліт, збільшені лімфатичні вузли, печінку і селезінку, лихоманка. Цього цілком достатньо для постановки діагнозу. Гематологічні зміни є вторинним симптомом інфекційного мононуклеозу.
Аналіз крові при мононуклеозі у дітей:
- За підсумками загального аналізу крові можна судити по кількості лейкоцитів, лімфоцитів і моноцитів, що свідчить зсув лейкограми в ліву сторону.
- ШОЕ підвищено
- Зрозуміло, важливий показник присутності атипових мононуклеарів – клітин з великою базофильной цитоплазмою. Про розвиток інфекційного мононуклеозу говорить збільшення їх вмісту в крові до 10%. Слід враховувати, що атипові елементи з’являються в крові не відразу, а часом лише через 2-3 тижні після зараження. Атипові мононуклеари являють собою овальні або круглі елементи, розмір яких може доходити до розмірів великого моноцита. Ці атипові елементи також називають «монолімфоцити» або «шірокоплазменні лімфоцити».
При диференціації діагнозу перш за все, потрібно виключити хворобу Боткіна, гострий лейкоз, лімфогранулематоз і дифтерію зіва, які мають схожі симптоми. Для найбільш точного діагнозу в складних випадках проводять аналіз визначення титру антитіл до специфічного вірусу Епштейна-Барра. Існують також і швидкі сучасні методики лабораторних досліджень, які дозволяють отримати результат через максимально короткий час.
Особи, хворі інфекційним мононуклеозом, піддаються кільком серологічним дослідженням, що проводяться раз на кілька місяців, на предмет визначення наявності ВІЛ-інфекції, оскільки вона також провокує підвищений вміст в крові мононуклеарів.
Також при появі симптомів ангіни необхідно відвідати отоларинголога і провести фарингоскопію, щоб правильно визначити причину виникнення цієї хвороби, так як вона може бути різної етіології.
Як не заразитися від хворої дитини дорослим і іншим дітям?
Якщо в сім’ї є дитина або дорослий, який захворів інфекційним мононуклеозом, не заразитися іншим членам сім’ї буде досить складно, не тому, що вірус дуже заразний, а тому, що навіть після одужання, дитина, яка перехворіла або дорослий періодично може виділяти вірус з частинками слини в навколишнє середовище і залишається вірусоносієм на все життя.
Тому необхідності в карантині при інфекційному мононуклеозі немає, навіть якщо здорові члени сім’ї в період хвороби дитини не інфікуються, напевно, зараження відбудеться пізніше, в період, коли хворий вже одужає і повернеться до звичайного розпорядку життя. При легкому перебігу захворювання, не варто ізолювати дитину і встановлювати карантин, він може повернутися в школу як тільки одужає.
Як лікувати інфекційний мононуклеоз у дітей
На сьогоднішній день немає специфічного лікування інфекційного мононуклеозу у дітей, немає єдиної схеми терапії, немає противірусного препарату, який би ефективно пригнічував активність вірусу. Зазвичай захворювання лікується в умовах стаціонару, в тяжких випадках рекомендовано виключно постільний режим. Існує кілька напрямків лікування мононуклеозу у дітей:
- Терапія переважно спрямована на зняття симптомів інфекційного мононуклеозу
- Патогенетична терапія у вигляді жарознижувальних засобів для дітей (Ібупрофен, Парацетамол в сиропі)
- Антисептичні місцеві препарати для лікування ангіни, а також в якості місцевої неспецифічної імунотерапії, призначають препарати Імудон та ІРС 19.
- Десенсибілізуючі засоби
- Загальнозміцнююча терапія – вітамінотерапія, у тому числі вітаміни групи В, C і Р.
- При виявлення змін функції печінки – призначається особлива дієта, жовчогінні препарати, гепатопротектори
- Імуномодулятори спільно з противірусними препаратами надають найбільший ефект. Можуть бути призначені Імудон, Анаферон дитячий, Віферон, а також Циклоферон в дозі 6-10 мг/кг. Іноді надає позитивний ефект метронідазол (Трихопол, Флагіл).
- Оскільки не рідко приєднується вторинна мікробна флора, показані антибіотики, які призначають тільки у разі ускладнень та інтенсивного запального процесу у ротоглотці (крім антибіотиків пеніцилінового ряду, які саме при інфекційному мононуклеозі в 70% випадків викликають важкі алергічні реакції)
- При антибіотикотерапії одночасно призначають пробіотики (Аципол, Наріне, Примадофилус Дитячий та ін. див. весь список препаратів пробіотиків з цінами і складом)
- При важкій гіпертоксичній течії показаний короткочасний курс преднізолону (по 20-60 мг на добу протягом 5-7 днів), він застосовується при ризику асфіксії
- Установка трахеостоми і переведення на штучну вентиляцію легенів проводять при сильному набряку гортані і при труднощі з диханням у дітей
- При загрозі розриву селезінки в екстреному порядку проводиться спленектомія
Прогноз і наслідки мононуклеозу
Інфекційний мононуклеоз у дітей, як правило, має досить сприятливий прогноз. Проте, головною умовою відсутності наслідків і ускладнень є своєчасна діагностика лейкозів і регулярне спостереження за зміною складу крові. Крім того, дуже важливо стежити за станом дітей до їх остаточного одужання.
В одному клінічному дослідженні, яке проводилося з метою з’ясувати тривалість процесу відновлення дітей і дорослих, які перенесли мононуклеоз, брало участь 150 осіб. Протягом півроку за пацієнтами після перенесення вірусу спостерігали лікарі, за станом їх здоров’я. Результати дослідження наступні:
- Нормально, якщо температура тіла при інфекційному мононуклеозі вище 37,5 зберігається перші декілька тижнів від початку захворювання. Також температуру менше 37,5, тобто субфебрильну можна вважати нормальною.
- Ангіна при інфекційному мононуклеозі або болі в горлі триває в середньому 1-2 тижні
- Лімфатичні вузли повертаються в нормальний стан протягом першого місяця захворювання
- Сонливість, підвищена стомлюваність, слабкість зберігаються після хвороби досить довго – від кількох місяців до півроку.
Тому, перехворілі діти мають потребу в диспансерному обстеженні протягом наступних 6-12 місяців, щоб контролювати залишкові явища у крові.
Ускладнення інфекційного мононуклеозу виникають досить рідко, однак найбільш поширеним серед них є запалення печінки, що викликає жовтяницю і характеризується потемнінням сечі і пожовтінням шкірних покривів.
Одним із найсерйозніших наслідків мононуклеозу у дітей є розрив селезінки, але це зустрічається в 1 випадку з тисячі. Це відбувається, коли розвивається тромбоцитопенія і перерозтягнення лиєнальної капсули, що тягне за собою розрив селезінки. Це надзвичайно небезпечний стан, при якому від внутрішньої кровотечі дитина може померти.
Інші ускладнення, наслідки в основному пов’язані з розвитком на тлі мононуклеозу вторинної інфекції, переважно стрептококової і стафілококової. Також може з’явитися менінгоенцефаліт, що виявляється в обструкції дихальних шляхів і збільшенні мигдалин, важкі форми гепатиту і двостороння інтерстиціальна інфільтрація легенів.
Існує ряд наукових досліджень, які встановили зв’язок вірусу Епштейна-Барр з розвитком деяких видів раку, які зустрічаються досить рідко – це різні види лімфоми. Однак, це зовсім не означає, що якщо дитина перехворіла інфекційним мононуклеозом, як наслідок у неї може розвинутися рак. Лімфоми – рідкісне захворювання і для розвитку онкології зазвичай провокуючим фактором є різке зниження імунітету за різних причин.
Варто відзначити, що заходів щодо специфічної та ефективної профілактики інфекційного мононуклеозу в даний момент не існує.

 Вологі серветки завдають шкоди дитячій шкірі
Вологі серветки завдають шкоди дитячій шкірі Токсоплазмоз під час вагітності - діагностика, симптоми, лікування
Токсоплазмоз під час вагітності - діагностика, симптоми, лікування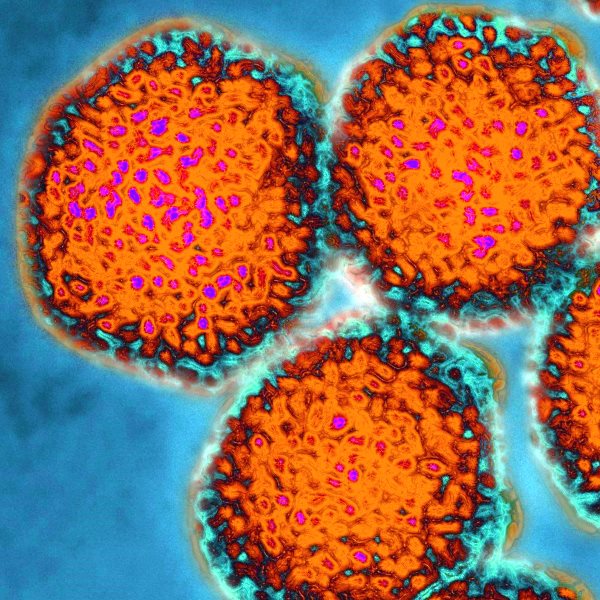 Інкубаційний період гепатиту С
Інкубаційний період гепатиту С