Зміст:
- Не варто хвилюватися
- Роль пацієнтки
- Необхідна інформація для анестезіолога
- Алергічні прояви
- Потреба у голодуванні перед оперування
- Вибір анестезії
- Позитивні сторони регіонарних методів анестезії
Дана стаття призначена для майбутніх мам, які готуються до появи маленького дива і хвилюються в питаннях знеболювання в процесі пологів. Жінці необхідно бути поінформованою про основні види анестезії при кесаревому розтині або природніх пологах.
Під час підготовки до майбутньої операції у майбутніх мам виникає величезна кількість питань про підготовчому процесі до неї, додержання заходів безпеки при введенні і щодо спостереження вже після операції. У даній статті ми постараємося максимально описати процес підготовки до майбутнього кесаревого розтину і опишемо можливі способи знеболення, які підходять для операції.
Не варто хвилюватися
Всі анестезіологи, які працюють у пологових будинках, мають підтверджені медичні дипломи державного зразка, отримані після семирічного навчання. Також, вони постійно проходять курси підвищення кваліфікації в країнах Європи і отримують відповідні дипломи.
Роль пацієнтки
Є кілька нескладних порад, за допомогою яких можна зробити анестезію при кесаревому розтині повністю безпечною:
- Необхідно підтримувати фізичну форму. Жінці потрібно регулярно здійснювати прогулянки на свіжому повітрі. Крім того, рекомендується підтримувати нормальну масу тіла (див. зайва вага при вагітності). Введення наркозу при пологах у пацієнтки з надмірною вагою може збільшити загрозу виникнення патологій.
- Під час підготовчого процесу до операції не рекомендовано вживання спиртних напоїв. Підтверджені статистичні дані свідчать, що зловживання алкогольними напоями збільшує ризик виникнення порушення кровотоку (може призвести до інсульту). Також, зловживання алкоголем значно впливає на дію наркозу і може призвести до запровадження збільшених доз знеболюючих препаратів, що негативно вплине на здоров’я майбутньої дитини і матері.
- Прийом аспірину, нестероїдних протизапальних засобів та інших лікарських препаратів, які порушують згортання крові. У таких випадках необхідна консультація з анестезіологом про дату припинення прийому ліків перед операцією.
- Продовжуйте прийом приписаних раніше ліків, однак повідомте про прохідному курсі лікування вашого хірурга та анестезіолога.
- За наявності будь-яких проблем зі здоров’ям, треба поінформувати анестезіолога і хірурга, надавши їм повну вичерпну картину. Ймовірно, будуть проведені додаткові обстеження за участю фахівців вузького профілю. Дані діагностичні обстеження рекомендовано зробити за 1-2 тижні до операції.
- Не вживайте і не приймайте продукти харчування, до складу яких входять екстракти трав, протягом трьох тижнів до майбутньої операції.
- Якщо з релігійних чи моральних причин пацієнт відмовляється від потенційного введення донорської крові в процесі операції, про це слід заздалегідь попередити хірурга та анестезіолога.
- Для отримання інформації, яка вас цікавить в повному обсязі, необхідно проконсультуватися з анестезіологом.
- Необхідно поінформувати анестезіолога про те, чи приймаєте ви седативні лікарські препарати.
- Якщо ви не кинули палити, то це необхідно зробити як мінімум за 1,5 місяці до операції. В іншому випадку збільшується ризик прогресування дихальних патологій під час введення у наркоз та в післяопераційний період, а також підвищується ризик зупинки дихання.
Необхідна інформація для анестезіолога
Анестезіологом в обов’язковому порядку буде призначено час передопераційного огляду, для обопільного рішення у виборі анестезії і для проведення необхідного обстеження. Важлива інформація для анестезіолога включає:
- Стан здоров’я майбутньої матері на момент проведення огляду, а також перенесені хвороби раніше. Особливу увагу потрібно звернути на захворювання серцево-судинної і дихальної системи.
- Проведення операцій незадовго до вагітності або виникли ускладнення після наркозу.
- Наявність наступних симптомів: астма, печія, бронхіт, рефлюкс, патології серця чи інших органів.
- Помітні алергічні реакції або побічні ефекти при прийомі лікарських препаратів.
- Прийом медичних препаратів під час вагітності, вживання алкоголю та куріння.
- Наявність проблем з зубами: карієс, імпланти, протези.
Надання анестезіологу інформації про стан здоров’я майбутньої матері дасть можливість підібрати більш відповідний варіант анестезії. Більш достовірні дані помітно скоротять ймовірність виникнення непередбачених ситуацій при знеболюванні.
Алергічні прояви
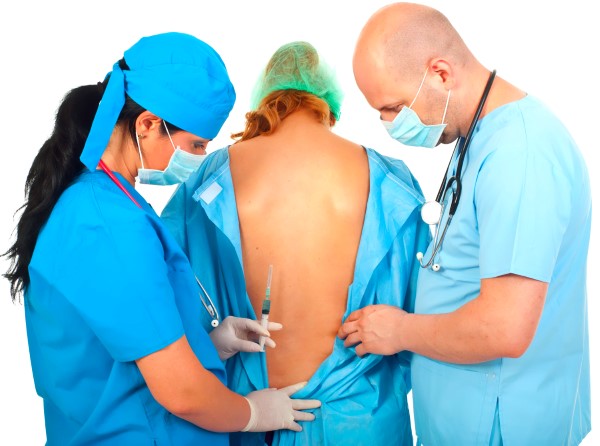 Якщо у вагітної є або відзначалися випадки прояву алергічної чутливості до медичних препаратів, а також регулярним алергії, бронхіальній астмі, множинної алергії до лікарських препаратів, перед проведенням операції необхідно пройти лейкопеничний тест. Він допоможе встановити чутливість організму майбутньої матері до медичних препаратів, які використовуються під час наркозу. Найпоширенішими препаратами є:
Якщо у вагітної є або відзначалися випадки прояву алергічної чутливості до медичних препаратів, а також регулярним алергії, бронхіальній астмі, множинної алергії до лікарських препаратів, перед проведенням операції необхідно пройти лейкопеничний тест. Він допоможе встановити чутливість організму майбутньої матері до медичних препаратів, які використовуються під час наркозу. Найпоширенішими препаратами є:
- Калипсол (Кетамін)
- Буливакаин (Маркаін)
- Наропин (Ропивакаин)
Під час протікання післяопераційного періоду буде введений антибіотик (Цефазолін, Ампицилин) і гормональний препарат, що провокує скорочення матки (Окситацин). Всі перераховані медичні препарати потрібно включити в контрольний список лейкопенического тесту. Після госпіталізації результати аналізу необхідно пред’явити лікаря, анестезіолога і хірурга.
Потреба у голодуванні перед оперування
Обмеження вживання продуктів харчування і рідини заподіює величезні незручності, проте голодування є основним правилом у підготовці до наркозу. Під час дії знеболюючого, їжа і вода, яка перебувала в шлунку, можуть викликати блювоту і потрапити в легені.
Точні рекомендації щодо голодування можна отримати під час консультації з анестезіологом. За правилами, обмеження в прийомі їжі починається з вечора напередодні проведення операції. Можна тільки пити воду без газу. Склянку простої питної води необхідно випити в день операції, що нормалізує шлунковий сік.
Вибір анестезії
Останнім часом проблема того, яку анестезію вибрати для проведення кесаревого розтину, є особливо актуальним з-за великої різноманітності знеболюючих засобів. Існує кілька різних способів наркозу, які відрізняються в залежності від застосовуваного медикаментозного препарату. Однак залежно від особливостей ситуації може бути використано відразу декілька видів знеболюючих. Це залежить від характеру і тривалості операції:
- Багатоплідна вагітність впливає на тривалість проведення кесаревого розтину.
- Наявність спайок в очеревині після попередніх операцій.
- Надмірна вага вагітної жінки та інші фактори.
Загальна анестезія
У цьому разі після введення внутрішньовенним шляхом знеболюючих препаратів, у поодиноких випадках у комплекті з інгаляційними анестетиками (газоподібними компонентами для наркозу) пацієнтка знаходиться без свідомості.
Наркоз унеможливлює контроль свого тіла самим пацієнтом, оскільки всі функції організму майбутньої матері перебувають під наглядом анестезіолога, який стежить за життєвими показниками та своєчасно коригує рівень знеболення за допомогою додаткового введення снодійних препаратів.
Вважається, що використання загальної анестезії впливає на стан дитини, оскільки при внутрішньовенному введенні препарати з кровотоком проникають через плаценту. З цієї причини анестезіолог вводить дозу необхідних знеболюючих препаратів, підібраних в індивідуальному порядку, щоб не допустити критичного рівня їх вмісту в організмі вагітної жінки.
Рекомендації до загальної анестезії:
- Алергічна реакція на медикаментозні препарати (використовувані при регіонарному знеболюванні).
- Неправильне положення плоду (поперек матки), випадання петлі пуповини.
- Категоричне небажання пацієнткою застосовувати перидуральну анестезію.
- Надмірна вага.
- Істинне прирощення плаценти.
- Анатомічні патології – отримані травми чи операції в області хребта.
- Ситуації з проведенням екстреної операції – кровотеча, прееклампсія.
| Плюси | Мінуси |
|
|
Регіонарна анестезія
Блокування передачі нервових імпульсів, які викликають тимчасове відчуття оніміння в області планового хірургічного втручання. Жінка знаходиться у свідомості, але не відчуває болю, або перебуває в стані легкого сну (медикаментозна седація). Найпоширенішими прикладами регіонарної анестезії є:
- Спінальна анестезія при кесаревому розтині;
- Епідуральна анестезія при знеболюванні пологів.
Дані методи використовуються не тільки для зняття больового синдрому в процесі родової діяльності, але і при проведенні деяких діагностичних маніпуляцій.
Спинномозкова (спінальна) анестезія
Застосування даного типу знеболювання при абдомінальному розродженні проводиться шляхом одноразового введення анестетика в спинномозковий канал з допомогою дуже тонкої голки. Цей метод анестезії повинен заблокувати передачу больових імпульсів до головного мозку.
- Знеболювання настає максимум через 10 хвилин після введення препарату. Тривалість анестезії може становити від 1 до 4 годин, в залежності від обраного засобу.
- Пацієнтка знаходиться у свідомості і може провести перше вигодовування новонародженого.
- Перед введенням анестезії жінці установлюють венозний катетер, через який відбуватиметься введення фізрозчину.
- Під наркозом можуть спостерігатися відчуття здавлювання або дотику в області проведення операції. Блокування больових рецепторів забезпечить відсутність больових відчуттів.
| Плюси | Мінуси |
|
|
Епідуральна анестезія
Епідуральна анестезія при кесаревому розтині являє собою введення знеболюючого розчину в епідуральний простір (розташоване поблизу від спинномозкового каналу) за допомогою силіконового або пластикового катетера, встановлення якого відбувається через спеціальну голку. Після встановлення катетера її видаляють.
- Через встановлений катетер буде відбуватися введення місцевого анестетика та інших препаратів, що знижують больові відчуття. Даний метод анестезії заснований на блокуванні больових відчуттів та передачі імпульсів до головного мозку.
- Катетер міцно кріпиться на спині пацієнтки і надає можливість продовжувати анестезію протягом тривалого часу.
- Також, пацієнтці можуть запропонувати постійно вводити знеболюючий розчин невеликими дозами. Крім того, можна встановити дозатор з кнопкою, щоб пацієнтка могла самостійно регулювати дозу знеболювального. Даний метод називається Пацієнт-Контрольована Епідуральна Анелгезия (ЕДА).
- Знеболюючий ефект настає приблизно через 20 хвилин.
| Плюси | Мінуси |
|
|
Проте, існують і інші типи анестезії, але для проведення кесаревого розтину та необхідного знеболювання, можна використовувати тільки перерахованими вище методами.
Позитивні сторони регіонарних методів анестезії
Широке використання регіонарних методів, зокрема епідуральної анестезії, пояснюється невисоким рівнем виникнення наслідків при пологах, і в післяопераційний і посленаркозний період.
В порівнянні з загальним наркозом, місцевий має кілька очевидних переваг:
- Зниження ризику ускладнень в органах дихання;
- Використовуються препарати не наркотичного складу;
- Швидке повернення можливості вживати їжу і рідини;
- Психологічна зв’язок матері і малюка після пологів зберігається;
- Скорочення загрози кровотечі при пологах на 50%, в порівнянні з загальним наркозом;
- Тривалий знеболюючий ефект після хірургічного втручання;
Відновний період після дії спинномозкового і епідурального знеболювання має свої особливості
Слабкість кінцівок і оніміння можуть зберігатися кілька годин. У цей час не варто намагатися вставати і ходити. Краще скористатися допомогою медичного персоналу або партнера.
По закінченню двотижневого строку після операції з наркозом при виникненні головного болю, оніміння, слабкість або гострих больових відчуттів в спині (місце ін’єкції), необхідно невідкладно звернутися до анестезіолога.
Питання, що стосуються проведення знеболювання і супутніх процедур і спостереження після операції необхідно обговорити при проведенні консультації з анестезіологом. Також можна буде підібрати анестезію для максимального скорочення загрози виникнення ускладнень та швидкого відновного процесу після хірургічного втручання.
Післяопераційний період
По завершенню операції анестезіологом та медичними працівниками здійснюватиметься спостереження за станом пацієнтки. Такий контроль забезпечує високий рівень відновлення організму після дії анестезії у післяопераційний період.
- Прийшовши в свідоме стан після дії загального наркозу, деякий час відчувається сонливість.
- Може бути сухість або больові відчуття в горлі, запаморочення або нудота. Це тимчасові побічні ефекти, які швидко проходять.
- Слабке запаморочення, короткочасна втрата пам’яті і нечіткість зору.
- Посленаркозное стан проходить за короткий проміжок часу.
Після того, як анестезіолог переконається в повному пробудженні пацієнтки і перевірить самопочуття після анестезії, відбувається переведення в палату. При наявності відчуттів дискомфорту або стурбованості з-за побічних ефектів анестезії, рекомендовано звернутися до анестезіолога.
Ризики та виникнення ускладнень, пов’язаних із знеболенням
Головною причиною збільшеного ризику виникнення ускладнень є стан організму пацієнтки і характер майбутнього хірургічного втручання.
На сьогоднішній день, ризик утворення ускладнень після проведення кесаревого розтину становить приблизно 4 %. Дуже часто виникає біль у голові, запаморочення і нудота. Дані симптоми спостерігаються протягом короткого періоду часу і протікають без наслідків.
Рідкісними ускладненнями є:
|
Виникнення ускладнень, які можуть мати серйозний вплив на здоров’я жінки, але зустрічаються рідко:
|
Однак, випадки смертельного результату після введення анестезії надзвичайно рідкісний і часто виникають при поєднанні кількох несприятливих чинників.
Cтаття про анестезію при кесаревому розтині та пологах також доступна російською мовою: «Анестезия при кесаревом сечении и родах: подготовка, осложнения после наркоза».

 Протизаплідні таблетки після акту: ризиковано і шкідливо
Протизаплідні таблетки після акту: ризиковано і шкідливо При хворобливих місячних може допомогти Віагра
При хворобливих місячних може допомогти Віагра Симфизит: розбіжність лонного зчленування в пологах, чим небезпечний, як лікувати, причини і профілактика
Симфизит: розбіжність лонного зчленування в пологах, чим небезпечний, як лікувати, причини і профілактика