Предлежание плаценты при беременности – одна из наиболее опасных патологий, которая встречается примерно в 0,6 процентах от общего числа успешных беременностей. Что собой представляет данное явления и чем грозит предлежание плаценты?
Основная опасность патологии в том, что она может вызывать кровотечение, установить интенсивность и продолжительность которого зачастую невозможно. Именно поэтому врачи ведут особенно тщательное наблюдение за беременными с предлежанием.
Общая информация
Плацента представляет собой особый орган, который развивается только у беременных женщин. Именно с помощью плаценты плод получает кислород, отдает углекислый газ и насыщается питательными веществами с крови матери.
Если гестация проходит нормально, плацента находится на дне матки или ее станках. Чаще всего орган образуется на задней стенке с переходом на боковые, поскольку именно в этом месте наблюдается наиболее активное кровоснабжение.
Предлежание плаценты диагностируется в том случае, если временный орган неправильно закрепился в матке и находится слишком низко, полностью или частично перекрывая внутренний зев и путь для рождения ребенка.
Виды предлежания
Патологию можно классифицировать по-разному, но наиболее распространенным считается такое деление предлежания на виды: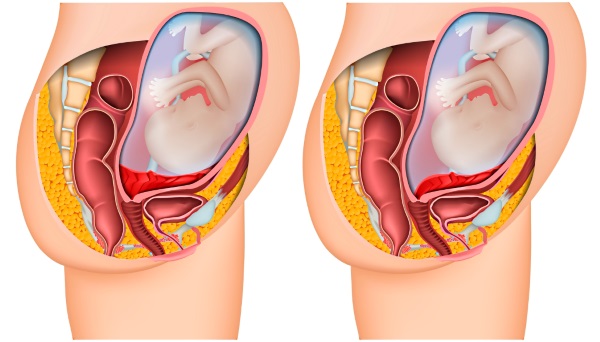
- Полное предлежание плаценты иногда также называют центральным. В этом случае внутренний зев полностью закрыт органов, поскольку плацентарная мембрана расположена сразу на двух стенках матки, и нащупать оболочку плода невозможно.
- Неполное предлежание плаценты – патология, при которой внутренний зев закрыт лишь частично. Этот вид, в свою очередь, делится еще на два:
- Краевое предлежание плаценты представляет собой патологию, при которой часть органа находится на внутреннем зеве, но не выходит за его границы;
- Боковое предлежание плаценты диагностируют в том случае, если предлежат лишь одна или две дольки плаценты, а плодные оболочки можно пропальпировать.
Отдельным видом считается низкое предлежание плаценты, при котором орган располагается на уровне семи сантиметров от зева до 26 недели гестации, а к концу третьего триместра поднимается до пяти сантиметров от края зева.
Данный вид предлежания считается наиболее благоприятным, поскольку редко осложняется кровотечениями, а сама плацента может постепенно передвинуться дальше от внутреннего зева. Данный процесс объясняется тем, что во втором и третьем триместре начинает растягиваться нижний сегмент матки, а плацента самостоятельно сдвигается к области матки с улучшенным кровообращением (а именно – ко дну матки).
Также встречается патология, которую называют предлежанием сосудов. Один или несколько сосудов могут быть расположены в околоплодных оболочках непосредственно возле зева. Эта патология может представлять опасность для будущего ребенка только в том случае, если один из сосудов лопнет.
Что провоцирует предлежание?
Причины, которые могут спровоцировать предлежание плаценты, могут касаться как состояния самого плода, так и организма матери. Чаще всего патологию провоцирует дифтрофия слизистых оболочек матки. В этом случае оплодотворенная яйцеклетка попросту не может прикрепиться в нужном месте и спускается ниже, к внутреннему зеву.
Наиболее распространенными провоцирующими факторами являются:
- Вынашивание нескольких плодов;
- Хронический воспалительный процесс в матке;
- Гормональный сбой в яичниках;
- Многочисленные роды;
- Первая беременности в возрасте 30 лет и старше;
- Аборты или выскабливания полости матки;
- Курение или употребление наркотиков во время беременности;
- Гнойно-септические болезни после родов или абортов;
- Недоразвитость половых органов (инфантилизм);
- Новообразования (опухоли) в матке;
- Внутренний эндометриоз;
- Рубцы на поверхности матки в результате хирургического вмешательства;
- Врожденные патологии в физиологическом строении матки.
Чаще всего предлежание плаценты вызывает неполноценность второй фазы эндометрия. Это может возникнуть в том случае, если женщина много раз делала аборты или подвергалась выскабливанию матки. Кроме того, патологию может вызвать и хронический эндометрит. В этом случае слизистая оболочка органа является неполноценной, и во время формирования плаценты орган не может найти место с максимальным кровоснабжением и прикрепляется возле зева.
Важную роль играет и степень выраженности протеолитических свойств плода. Если в яйцеклетке замедлена выработка ферментов, отвечающих за растворение эндометрия, оплодотворенная яйцеклетка не может нормально прикрепиться и опускается ниже.
Основные признаки
Предлежание плаценты в медицинской практике разделяют на выраженное и «немое». В последнем случае патология никак не проявляется, но при измерении живота можно заметить превышение нормы в высоте дна матки. Это объясняется тем, что предлежащая часть ребенка располагается слишком высоко, а сам плод размещен неправильно именно из-за особого положения плаценты.
Все симптомы, связанные с предлежанием плаценты, объясняются ее некорректным расположением. Наиболее характерным признаком является кровотечение, которое возникает вне зависимости от срока гестации, но зачастую возникает уже в конце беременности. Причины данного симптома кроются в следующем:
- С 34 по 38 неделю матка начинает готовиться к предстоящим родам и начинаются ложные схватки. Однако, плацента, в отличие от матки, не способна сокращаться, поэтому ее части отрываются от стенок, что влечет за собой разрыв кровеносных сосудов и кровотечение.
- На последних сроках беременности нижний сегмент матки начинает разрастаться, а плацента не успевает увеличиться до соответствующих размеров. Происходит ее отслоение, что сопровождается кровотечением.
Характерным признаком предлежания является внезапность кровотечения. Оно может начаться в состоянии абсолютного покоя, когда женщина спит. Причем установить продолжительно кровотечения невозможно.
Чаще всего кровотечение возникает при центральном предлежании плаценты, но и другие виды патологии могут спровоцировать данный симптом. Риск открытия кровотечения повышается с течением беременности.
- Важно, что при краевом предлежании никаких симптомов до 20 недели может и не возникать, а кровотечение может появиться только в процессе родов, но и это происходит далеко не всегда.
- Низкое предлежание плаценты при беременности и вовсе не характеризуется какими-либо симптомами, а гестация и процесс родов протекает без осложнений.
Чтобы обезопасить себя и своего будущего ребенка от патологии, необходимо знать некоторые особенности кровотечения при предлежании:
- Они возникают систематически;
- Каждое кровотечение может сопровождаться различной кровопотерей: от умеренной до интенсивной;
- Всегда выделяется алая кровь, причем процесс проходит совершенно безболезненно.
Провоцирующими факторами для начала кровотечения могут быть самые привычные вещи и занятия:
- Дефекация или мочеиспускание, которое сопровождается натуживанием;
- Влагалищное обследование;
- Секс;
- Сильный кашель.
Еще одним характерным признаком предлежания является сильная анемия (см. низкий гемоглобин при беременности). Поскольку кровотечения повторяются, объем крови просто не успевает восстановиться, и женщина начинает страдать от сниженного давления, ДВС-синдрома и гиповолемического шока.
Неправильное расположение плаценты и анемия будущей матери, связанная с уменьшенным объемом крови провоцирует фетоплацентраную недостаточность. Это в свою очередь приводит к замедленному развитию плода и гипоксии.
Методы диагностики
Опасность предлежания плаценты состоит еще и в том, что данная патология развивается скрыто. Без кровотечений ее развитие можно лишь заподозрить, а для подтверждения диагноза требуется проведение дополнительных обследований.
Вызвать подозрения о предлежании плода и неправильном расположении плаценты могут следующие данные:
- Осложненные роды, многочисленные аборты, хирургические вмешательства и болезни матки и ее придатков в прошлом;
- Течение беременности с угрозой выкидыша;
- Данные акушерского обследования.
Именно наружное обследование врачом помогает диагностировать предлежание. В этом случае высота дна матки превышает показатели для данного срока беременности. Кроме того, доктор сможет определить неправильное положение плода, поскольку при пальпации нащупать плод будет мешать плацента.
Если же женщина жалуется на кровотечения, ее в обязательном порядке помещают в больничный стационар, где проводят дополнительные обследования для подтверждения или исключения патологии. В первую очередь проводят УЗИ (при возможности вагинальное), а осмотр с помощью зеркал позволяет определить природу кровотечения: из расширенных сосудов влагалища или шейки матки.
Осмотр зеркалами должен проводиться очень аккуратно. Его проводят в условиях операционной и обязательно подогревают зеркала, чтобы при возникновении усиленного кровотечения можно было сразу же провести хирургическое вмешательство.
Наиболее точным и безопасным диагностическим методом в данном случае является УЗИ. У большинства пациенток с предлежание именно такое обследование позволяет диагностировать патологию. Ложноположительный результат возможен лишь в случае чрезмерной наполненности мочевого пузыря, поэтому перед процедурой его рекомендуется опорожнить.
Кроме того, УЗИ позволяет определить вид предлежания и оценить размеры плаценты. При предлежании немного сдвигаются и сроки плановых обследований. Их проводят на 16 неделе, затем с 24 по 26 и с 34 по 36.
Ведение беременности и способы родоразрешения
Если диагноз подтвердился, лечение формируют индивидуально в зависимости от срока беременности, периода возникновения кровотечения, интенсивности и объемов кровопотери, а также общего состояния пациентки и готовности родовых путей к родам.
При диагностике предлежания до 16 недель зачастую отсутствует кровотечение, а общее самочувствие женщины не меняется. В этом случае наблюдение проводится амбулаторно, но пациентке нужно строго соблюдать рекомендации врача: воздерживаться от половой жизни, не перенапрягаться физически, не принимать ванную и не посещать бани или сауны.
Если патология была установлена на сроке более 24 недель, беременную в обязательном порядке помещают в стационар и назначают профилактические средства. Кроме того, больничное лечение требуется всем женщинам, у которых началось кровотечение вне зависимости от срока и объемов кровопотери. Для лечения предлежания используют следующие методы:
- Назначают препараты-токолитики для ликвидации возможных сокращений матки;
- Прописывают лечебно-охранительный режим;
- Назначают препараты для ликвидации малокровия;
- Проводят лечения фетоплацентарной недостаточности.
Лечебно-охранительный режим представляет собой комплекс следующих терапевтических процедур:
- Пациентке назначают седативные препараты (например, пустырник или валериану);
- Рекомендуют соблюдать постельный режим;
- Проводят терапию фетоплацентарной недостаточности, чтобы не допустить задержки развития плода. Для этого назначают препараты-антиагреганты (Трентал, Курантил), которые улучшают качество крови, а также витамины, препараты для улучшения обмена веществ (Эссенциале), препараты железа, Актовегин и Кокарбоксилазу.
Препараты-токолитики назначают не только при существующей угрозе беременности, но и в качестве профилактики. Терапия включает:
- Прием спазмолитиков (Но-шпа, сернокислая магнезия);
- Внутривенное введение токолитиков (Гинипрал, Партусистен);
- Если есть угроза преждевременных родов, на несколько дней назначают кортикостероиды для профилактики дыхательных расстройств (Дексаметазон, Гидрокортизон).
При кровотечении, которое угрожает жизни пациентки, проводят кесарево сечение несмотря на состояние ребенка.
Родоразрешение при данной патологии зависит не только от ее вида, но и анамнеза. Например, если предлежание краевое или боковое, врачи зачастую ждут начала естественных родов, а при раскрытии шейки матки на три сантиметра проводят амниотомию.
Если кровотечение началось до начала родового процесса, а шейка матки мягкая и хорошо растягивается, также проводят амниотомию. В этом случае головку ребенка опускают и прижимают ко входу в малый таз, что сжимает плаценту и останавливает кровотечение. Если и это средство не принесло желаемого результата, предлежание плаценты приводят к родоразрешению кесаревым сечением.
Абдоминальное родоразрешение показано женщинам с полным, передним предлежанием плаценты, или одним из неполных видов патологии при наличии сопутствующих нарушений (возраст, рубцы на матке, неправильное положение плода). Тип проведения операции кесарева сечения зависит от локализации плаценты. К примеру, если она находится на передней стенке матки, проводят корпоральное абдоминальное родоразрешение.
Возникновение осложнений
Поскольку предлежание является весьма серьезной патологией, то и осложнения, которые она вызывает, могут пошатнуть здоровье матери и ее малыша. Наиболее распространенные осложнения включают гипоксию, угрозу выкидыша на всем сроке беременности, задержку развития ребенка, кровотечения в родовом периоде и после него, а также приращение плаценты.
Статья про предлежание плаценты (хориона) также доступна на украинском языке: «Передлежання плаценти (хоріона): крайове, центральне, низьке, повне».

 Какие нормы сердцебиения плода по неделям, когда можно услышать
Какие нормы сердцебиения плода по неделям, когда можно услышать Как избавиться от приливов при климаксе
Как избавиться от приливов при климаксе Причины возникновения молочницы у женщин
Причины возникновения молочницы у женщин