Содержание:
- Связь гиперплазии с месячными
- Причины возникновения
- Классификация гиперплазии
- Основные признаки патологии
- Диагностика гиперплазии
- Способы лечения
- Вероятность перерождения в рак
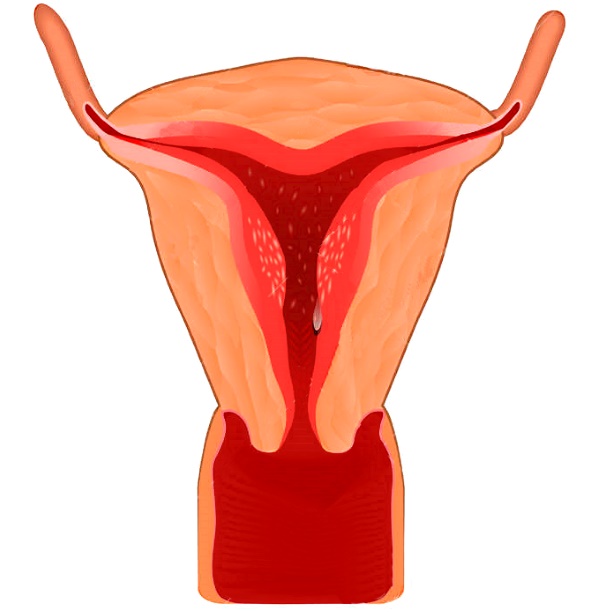
Гиперплазия эндометрия представляет собой патологическое разрастание внутреннего слоя матки. Сам по себе эндометрий состоит из сосудов, соединительной ткани и базального и функционального слоя эпителия. Именно верхний, функциональный слой, отторгается во время каждой менструации.
В последнее время признаки гиперплазии эндометрия встречаются намного чаще. Это связано с повышением продолжительности жизни женщин, плохой экологией и более частым возникновением гормональных сбоев и нарушений обмена веществ. Данная патология чаще всего встречается у подростков и женщин в период пременопаузы, когда гормональный фон нестабилен.
Связь гиперплазии с месячными
При нормальном течении менструального цикла, эндометрий проходит через три фазы развития. На первой начинает нарастать его функциональный слой (пролиферация), на второй он созревает (секреторная фаза), а на третьей отторгается, провоцируя кровянистые выделения.
Первая фаза начинается с первого дня месячных. В середине цикла из фолликула выходит созревшая яйцеклетка (процесс овуляции), у женщины появляются вязкие прозрачные выделения, но если зачатия не было, верхний слой эндометрия отторгается под действием половых гормонов и начинаются месячные. Эстрогены вызывают нарастание функционального слоя, а прогестерон провоцирует его созревание. Во время отторжения эндометрия, клетки его функционального слоя гибнут, что и предотвращает чрезмерное разрастание.
Однако, при отсутствии овуляции или недостаточном содержании половых гормонов, эстрогены слишком сильно воздействуют на эндометрий, и он начинает постепенно утолщаться, что и называется гиперплазией.
Причины возникновения
Патологию провоцирует повышенная выработка эстрогенов, которая может возникать по целому ряду причин:
- Изменения синтеза половых гормонов, связанные с возрастом (например, в период пременопаузы);
- Гипертония, ожирение, сахарный диабет, болезни груди и щитовидки;
- Гормональные сбои, в частности недостаток прогестерона и повышенное содержание эстрогенов;
- Воспаления органов репродуктивной системы;
- Поликистоз яичников, гормонопродуцирующие опухоли в яичниках;
- Генетическая предрасположенность;
- Нарушение работы коры надпочечников;
- Частое проведение абортов (осложнения) и диагностических выскабливаний;
- Некорректный прием гормональных контрацептивов.
Классификация гиперплазии
Патологию принято делить на несколько групп в зависимости от масштаба, строения клеток и наличия аномальных образований:
- Железисто-кистозная гиперплазия эндометрия характеризуется образованием большого количества кист на железах ткани, но при этом структура тканей не нарушается.
- Очаговая форма (полипы) может провоцировать железистые, железисто-кистозные, аденоматозные и железисто-фиброзные новообразования.
- Атипическая гиперплазия представляет собой патологию, при которой меняется строение клеток. Они очень быстро делятся и провоцируют быстрый рост желез.
Основные признаки патологии
 Гиперплазия эндометрия сопровождается характерными симптомами, которые включают:
Гиперплазия эндометрия сопровождается характерными симптомами, которые включают:
Маточное кровотечение
Является наиболее распространенным признаком. Более половины пациенток жалуются на отсутствие менструаций в течение нескольких месяцев, после чего наступают продолжительные кровотечения. Иногда выделения цикличные, и проявляются именно в период месячных, но они становятся слишком продолжительными, обильными и болезненными (см. болезненные месячные).
Однако, наиболее распространенным признаком все же является нерегулярный менструальный цикл, а в некоторых случаях – маточные кровотечения на фоне полного отсутствия месячных.
Метаболический синдром
Этот признак очень часто сопровождает кровотечения и выражается ожирением, повышенной выработкой инсулина и возникновением мужских признаков (повышенный рост волос, огрубение голоса).
Прочие симптомы
Кроме того, симптомы гиперплазии эндометрия, которые требуют немедленного лечения патологии, могут включать вторичное бесплодие (беременность не наступает после года активной половой жизни без предохранения), возникновение выкидышей на ранних сроках, хронические воспаления половых органов, миомы и мастопатии.
У некоторых женщин слабые кровянистые выделения наблюдаются также после секса или гигиенических процедур, и могут сопровождаться несильными схваткообразными болями в нижней части живота.
Диагностика гиперплазии
Чтобы определить гиперплазию эндометрия и начать правильное лечение, нужно точно диагностировать патологию. Для этого:
- Анамнез. Пациентка должна рассказать врачу всю информацию о месячных: когда они начались, какая у них продолжительность, характер выделений и бывают ли задержки.
- УЗИ с вагинальным датчиком. Проводится в первую фазу менструального цикла и позволяет определить основные характеристики эндометрия (его структуру, толщину и однородность). При длительных кровотечениях УЗИ проводят вне зависимости от фазы цикла. О гиперплазии свидетельствует утолщение эндометрия до 7 мм, а при толщине в 20 мм говорят о злокачественном процессе в матке.
- Анализ уровня гормонов. Данное обследование проводят, если у пациентки есть подозрение на поликистоз яичников или метаболический синдром. Зачастую во время анализа определяют уровень женских и мужских половых гормонов, а также ЛГ, ФСГ и гормонов щитовидки и надпочечников.
- Маммография. Данное обследование необходимо для исключения пролиферативных процессов.
- Гистероскопия и диагностическое выскабливание при гиперплазии эндометрия проводится с целью проведения гистологического анализа и лечения. Именно гистероскопия является наиболее точным диагностическим методом.
Способы лечения
Лечение гиперплазии эндометрия основывается на степени развития патологии, наличии других заболеваний и возрасте женщины. Существует несколько способов лечения кистозной и других типов гиперплазии эндометрия:
- Прием гормональных препаратов
К подобным средствам относят гестагены, агонисты, эстроген-гестагенные препараты и другие медикаменты, способные нормализовать гормональный фон. Назначать подобные средства может только врач с учетом индивидуальных особенностей пациентки. Любое заболевание, курение или употребление алкоголя могут вызвать нежелательные побочные эффекты. Во время лечения пациентка должна постоянно контролировать состояние иммунитета, сосудов, эндокринной системы и регулярно сдавать анализы крови.
- Консервативный хирургический метод
В данном случае врач удаляет оба слоя эндометрия. Но этот метод лечения вызывает противоречивые мнения, так как часто приводит к рецидивам.
- Оперативное вмешательство
Хирургическое лечение подразумевает удаление матки или матки и яичников. Подобный метод используется лишь при полной неэффективности других средств терапии (если гиперплазия переходит в предраковую форму), при наличии противопоказаний к применению гормональных препаратов, атипической гиперплазии у женщин в период пременопаузы и после ее наступления, а также при постоянных рецидивах патологии.
Хирургическое лечение гиперплазии эндометрия проводится в несколько этапов:
Первый этап
Проводится диагностическое выскабливание полости матки, а полученные ткани отправляются на гистологический анализ. Процедура представляет собой полное удаление патологического эндометрия, которое проводится под наркозом, а врач наблюдает за проведение процедуры с помощью гистероскопа (это гарантирует минимальный травматизм и отсутствие нежелательных последствий).
В зависимости от результатов анализа определяют способ дальнейшего лечения.
Второй этап
После получения результатов гистологии, пациентке прописывают медикаменты для предотвращения рецидивов. В качестве лекарств используются гормональные препараты, которые назначают по индивидуальной схеме и в зависимости от типа гиперплазии.
Лечение железисто-кистозной гиперплазии подразумевает:
- Девушкам-подросткам и женщинам до 35 лет назначают комбинированные оральные контрацептивы с эстрогенами и гестагенами. Наиболее действенными считаются препараты с прогестероном, которые постоянно влияют на эндометрий и останавливают его патологический рост. При правильном подборе препаратов и соблюдении длительности лечения (от трех до шести месяцев) рецидивы обычно не наступают.
- Женщинам после 35 лет и до начала прекращения месячных (период перименопаузы) прописывают только гестагенные препараты. Их нужно принимать во второй фазе менструального цикла или через две недели после выскабливания. Наиболее распространенными препаратами являются Дюфастон и Утрожестан.
- Лечение гиперплазии эндометрия во время менопаузы и в период постменопаузы проводится лишь после тщательной диагностики, поскольку в этом возрасте патология зачастую вызывается гормонопродуцирующими опухолями яичников. Если их нет, назначают 17-оксипрогестерон капроат, а после лечения проводят гистологический анализ эндометрия.
Лечение атипической гиперплазии:
Более сложное из-за характера патологии. Терапию медикаментами проводят лишь женщинам репродуктивного возраста и в период перименопаузы. Назначают препараты-агонисты гонадотропин рилизинг-гормона. Прием зависит от типа препарата (некоторые нужно пить ежедневно, но есть и сильнодействующие средства, которые принимают лишь раз в 28 дней).
Через полгода после начала лечения проводят выскабливание эндометрия и его гистологический анализ. Также пациентке необходимо ежемесячно делать УЗИ для контроля за толщиной эндометрия.
Если атипическая гиперплазия сопровождается миомой матки или метаболическим синдромом, проводят только хирургическое лечение. Также необходимо внимательно следить за состоянием груди, ежемесячно проверять состояние эндометрия на УЗИ, раз в три месяца проходить диагностическое выскабливание в гистологическим анализом и УЗИ яичников с допплером, а также делать УЗИ и маммографию груди каждые полгода. При наличии признаков метаболического синдрома регулярно проводятся анализы на глюкозу и холестерин.
В период постменопаузы проводят только хирургическое лечение с удалением яичников.
Возможные осложнения и средства профилактики
Даже после лечения гиперплазии эндометрия возможны некоторые негативные последствия:
- Развитие хронического дефицита железа из-за постоянных кровотечений;
- Болезнь может рецидивировать;
- Возникает бесплодие;
- Патологическое разрастание эндометрия может переродиться в рак (в частности, атипическая форма).
Для профилактики пациенткам необходимо:
- Заниматься спортом и отказаться от вредных привычек;
- Не делать аборты;
- Регулярно проходить осмотр у гинеколога;
- Своевременно лечить болезни половых органов;
- Сократить влияние провоцирующих факторов: контролировать АД, уровень сахара в крови и вес.
Вероятность перерождения в рак
Любой тип гиперплазии эндометрия требует тщательной диагностики, контроля и лечения. Использование народных средств для борьбы с патологией недопустимо без консультации врача. Риск перерождения разросшегося эндометрия в рак существует всегда, но для этого нужны определенные условия:
- Наличие антипической формы гиперплазии вне зависимости от возраста пациентки.
- Постоянные рецидивы железистой гиперплазии в период постменопаузы.
- Железистая гиперплазия, которая сопровождается нарушениями работы гипоталамуса и метаболическим синдромом.
Метаболический синдром представляет собой патологическое состояние организма, при котором повышается склонность к разрастанию эндометрия, а иммунная система не может эффективно бороться с раковыми клетками. Очень часто пациентки с подобным синдромом страдают от ожирения, диабета и бесплодия.
Статью про гиперплазию эндометрия также можно прочитать на украинском языке: «Гіперплазія ендометрію: симптоми, лікування, прогноз, можливість вагітності».

 Лапароскопия кисты яичника: подготовка, восстановление после операции
Лапароскопия кисты яичника: подготовка, восстановление после операции Метод контрацепции: негормональные противозачаточные таблетки
Метод контрацепции: негормональные противозачаточные таблетки Симптомы и последствия гипоксии плода, диагностика и лечение
Симптомы и последствия гипоксии плода, диагностика и лечение