Во время внутриутробной жизни ребенка полученные им инфекции оставляют ощутимый вклад в данные статистики смертности новорожденных, болезней или дальнейшего возникновения инвалидности. На сегодняшний день участились случаи, когда у здоровой женщины (без хронических заболеваний и вредных привычек) рождается не совсем здоровый малыш.
Как можно объяснить данное явление? Протекание беременности у женщин характеризуется снижением иммунитета и активизацией определенных скрытых (латентных) инфекций, которые себя не проявляли до беременности (особенно опасно в 1 триместре).
Важная информация о внутриутробной инфекции (ВУИ)
Каждая женщина, которая готовится стать матерью, должна знать о потенциальных опасностях, которые внутриутробные инфекции несут для плода:
- Своевременный курс лечения беременной может уменьшить или устранить возникновение рисков для плода.
- Около 10 процентов всех беременностей протекают передачей инфекции от матери к ребенку.
- Инфицирование плода часто происходит, при возникшем впервые заражении матери.
- Заражение матери инфекцией не всегда может закончиться инфицированием плода.
- Большинство инфекций, опасных для плода, при возникновении у матери не проявляют своих симптомов.
- 0,5 % новорожденных имеют разные симптомы инфекции.
Как происходит инфицирование плода?
Имеется три основных пути внутриутробного заражения инфекцией при беременности:
- Нисходящий – инфекция попадает к плоду через маточные трубы при наличии оофорита или аднексита у матери.
- Восходящий – внутриутробные инфекции у детей попадают к плоду через половые пути матери. Зачастую данный процесс происходит в процессе родов (при разрыве околоплодного пузыря), но может случиться и во время беременности. Когда микроорганизмы попадают в амниотическую жидкость, внутриутробная инфекция может иметь тяжелые последствия для малыша – неправильное развитие органов дыхания и пищеварения, поражения кожи. К таким инфекциям относят герпес, хламидии и микоплазму.
- Гематогенный (трансплацентарный) – сифилис, листериоз, токсоплазмоз, вирусы (герпес, ЦМВ и пр.). Проникновение возбудителя происходит через плаценту из материнской крови. Инфицирование плода в 1 триместре очень часто влияет на образование дефектов в развитии или уродства. Заражение в 3 триместре новорожденного, сопровождается явным проявлением признаков острой инфекции. Прямое проникновение возбудителя в кровь ребенка ведет к распространению инфекции.
Распространенные возбудители внутриутробного трансплацентарного заражения
Многие вирусы и бактерии, которые знакомы современной медицине, способны проникнуть к плоду и нанести ему вред. Большинство инфекций могут быть очень заразными или представлять большую опасность для здоровья малыша. Некоторые виды вирусов не могут инфицировать ребенка (практически все, которые вызывают ОРВИ), их опасность возникает лишь при сильном поднятии температуры.
Результат действия внутриутробного заражения на ребенка
Инфицирование плода может протекать в хронической и острой форме. Опасность острой формы заражения может вызывать пневмонию, сепсис и шок. Последствия внутриутробной инфекции у новорожденных проявляются практически с рождения, ребенок плохо кушает, много времени спит, снижается активность малыша. Часты случаи, когда заражение в утробе матери протекает не активно, и отсутствуют явные симптомы. Такие малыши находятся в группе опасности из-за определенных последствий: задержке двигательного и психического развития, нарушений зрения и слуха.
 Клиника внутриутробных инфекций
Клиника внутриутробных инфекций
Во время инфицирования через половые органы матери (внутриматочное проникновение) очень часто происходят выкидыши, антенатальная гибель плода, замирание беременности и мертворождение. Симптомы внутриутробных инфекций, которые проявляются у выживших малышей:
- Лихорадка
- Задержание внутриутробного развития
- Кожная сыпь
- Микро- и гидроцефалия
- Отеки у плода (водянка)
- Поражение сердечной мышцы (миокардит)
- Низкое содержание в крови гемоглобина (анемия)
- Хориоретинит, поражение глаз (катаракта)
- Воспаление легких (пневмония)
- Увеличение печени и желтуха
Кто входит в группу риска?
Существуют определенные группы женщин, у которых значительно повышается риск развития внутриутробных инфекций. К ним относятся:
- Женщины, у которых уже были инфицированные новорожденные
- Сотрудники дошкольных учреждений и школ
- Работники медицинской сферы
- Матери со старшими детьми, которые ходят в ясли, садики и школы
- Беременные, имеющие хронические болезни с воспалительным процессом
- Наличие неоднократных прерываний беременности в прошлом
- Нарушения в развитии и антенатальная смерть плода
- Несвоевременный разрыв пузыря с амниотической жидкостью
В какой период протекания беременности инфекция опасна?
Внутриутробные инфекции у беременных женщин опасны на любом сроке. Определенные инфекции представляют большую угрозу для здоровья и жизни в 1 триместре (краснуха), однако есть и другие заболевания заражение которыми за несколько дней до родов будет очень опасным (ветряная оспа).
Заражение на раннем сроке часто влечет за собой негативные последствия (тяжелые нарушения в развитии плода, выкидыш). Заражение в третьем триместре свидетельствует о бурном протекании инфекционного заболевания у новорожденного. Степень опасности и установление рисков для плода определяет лечащий врач по результатам проведенных анализов на инфекцию, которые часто назначают беременным, УЗИ, сроку беременности и симптомам инфекции.
Признаки заражения
Существуют определенные симптомы, которые могут свидетельствовать о наличии инфекции у беременных:
- Повышение температуры
- Опухлость и боли в суставах
- Увеличение и болевые ощущения лимфатических узлов
- Сыпь
- Боль в груди, кашель и одышка
- Конъюнктивит, насморк и слезотечение
Подобные симптомы могут свидетельствовать и о других болезнях, не несущих опасности для малыша, но все же при первых признаках недомогания необходимо сразу же обратиться к врачу.
Распространенные возбудители внутриутробной инфекции
В таблице ниже приведены наиболее распространенные носители внутриутробных инфекций, обнаружить которые поможет анализ.
Вирусы
| Инфицирование матери | Последствия для ребенка | |
| ВИЧ | Инъекционным и половым путем | Врожденный ВИЧ |
| Краснуха | Воздушно-капельным | Эмбриональный синдром краснухи |
| Гепатит В, С | Половым путем | Хронический носитель гепатита |
| Простой герпес 2 | Чаще всего через половой акт | Врожденный герпес |
| Корь | Воздушно-капельным путем | Выкидыш, врожденная корь |
| Парвовирус В19 | Воздушно-капельным | Водянка и анемия у плода |
| Ветрянка | Контактно-бытовым и воздушно-капельным путем | Торможения в развитии плода при раннем инфицировании, врожденная ветрянка при заражении перед родами |
| Цитомегаловирус | Через жидкости организма: кровь, слюну, мочу, сперму | Врожденный ЦМВ (без симптомов или с явным их проявлением) |
Бактерии
| Туберкулез | Воздушно-капельным | Невынашивание беременности, гибель плода, врожденный туберкулез |
| Листериоз | Через еду – сыры, мясо, овощи | Воспаление легких (пневмония), сепсис |
| Сифилис | Половым путем | Врожденный сифилис |
Простейшие
| Токсоплазмоз | При контакте с кошками, употреблением немытой пищи | Бессимптомное носительство или врожденный токсоплазмоз |
Цитомегаловирус (ЦМВ)
ЦМВ относится к группе герпесовирусов, передается через половой акт, при переливании крови и прочих вмешательствах, и при тесных бытовых контактах. Около половины женщин всей Европы были инфицированы данным вирусом хотя бы один раз в жизни. Проникновение ЦМВ к плаценте чаще всего происходит при первом заражении матери.
Но и наличие ЦМВ при беременности может вызвать нежелательные последствия для плода. Самая высокая опасность заразиться инфекцией наблюдается у беременных в третьем триместре, но тяжелые последствия вызывает инфицирование на начальных сроках.
Статистические данные гласят, что в группе риска находится примерно 30-40 процентов беременных женщин, но лишь 10 процентов новорожденных появляются на свет с явными признаками внутриутробной инфекции, а у остальных она является скрытой.
Последствия ЦМВ для новорожденного включают:
- Задержка психического развития и моторики;
- Мертворождение, выкидыши;
- Слепота из-за атрофии зрительного нерва;
- Низкий вес при рождении;
- Пневмония;
- Плохой слух или глухота (нейросенсорная тугоухость);
- Повреждение и увеличение размеров печени и селезенки;
- Недостаточное развитие мозга;
- Скопление жидкости в полостях головного мозга.
Если не было проведено лечение инфекции у беременных, а последствия являются комбинированными, треть новорожденных погибает в первые несколько месяцев жизни. У остальных развиваются отрицательные последствия: слепота, глухота или умственная отсталость. Легкое инфицирование не несет практически никаких последствий для малыша.
В данный момент нет лекарственного препарата, который полностью бы устранял проявления ЦМВ у новорожденных. Смягчить пневмонию и слепоту могут лишь препараты ганцикловира. Однако, наличие ЦМВ не является показанием к прерывании беременности, поскольку при корректном лечении негативных последствий для плода удается избежать.
Вирус простого герпеса (ВПГ)
Заражение ВПГ, особенно половой формой герпеса при беременности, вызывает врожденное инфицирование ребенка и проявляется в течение первого месяца жизни. Чаще всего дети заражаются от матерей, у которых герпес проявился впервые. Ребенок заражается герпесом при проходе через родовые пути, но в некоторых случаях бывает и заражение через плаценту.
Последствия врожденного герпеса для младенца включают:
- Нарушения работы мозга (судороги, апноэ, повышенное внутричерепное давление);
- Выкидыши и мертворожденность;
- Болезни глаз, в частности хориоретинит;
- Плохой аппетит и постоянная вялость;
- Пневмония;
- Сильное повышение температуры;
- Нарушенный процесс свертываемости крови;
- Герпетическая сыпь на коже;
- Желтуха.
Зачастую максимально отрицательные проявления врожденного герпеса появляются в первую неделю жизни ребенка. Именно в это время болезнь поражает многие органы и малыш может просто погибнуть от шока. Если вирус поражает головной мозг, повышается риск развития энцефалита, менингита или атрофии вещества в коре полушарий. Именно вирус герпеса зачастую вызывает ДЦП и умственную отсталость.
Несмотря на высокую опасность болезни, очень часто у новорожденных болезнь проявляется лишь небольшими поражениями глаз или кожи.
Беременным, у которых был обнаружен герпес, в третьем триместре назначают курс антивирусных средств (Ацикловир), а если болезнь сопровождается сыпью на половых органах, могут порекомендовать провести кесарево сечение, чтобы не допустить заражения во время родов.
Краснуха
Вирус краснухи при беременности считается одним из самых опасных, так как он может вызывать физические уродства у новорожденных. Наибольшую опасность представляет заражение в первом триместре беременности. Проявления краснухи напрямую зависят от срока проникновения вируса к плоду.
Врожденная краснуха у младенцев вызывает такие последствия:
- Поражения кожи;
- Выкидыши и рождение мертвых детей;
- Пневмонию;
- Маловесность;
- Гепатоспленомегалию;
- Микроцефалию;
- Катаракту;
- Поражения головного мозга (в частности энцефалит и менинтгит);
- Глухоту у половины новорожденных;
- Пороки сердца;
- Кровоизлияния под кожу синего цвета.
Симптомы краснухи у беременных женщин являются традиционными. У пациентки повышается температура и сыпь, наблюдается общая слабость, боль в суставах и увеличение лимфоузлов. Из-за опасности болезни перед беременностью всем женщинам назначают анализ на наличие иммуноглобулинов к возбудителю. Если иммунитет отсутствует, за три месяца до предполагаемого зачатия женщине делают вакцинацию, поскольку краснуха не лечится ни у беременных, ни у новорожденных.
Парвовирус В19
Чаще всего возбудитель инфекционной эритемы не проявляется у взрослых, а симптомы полностью отсутствуют. Но у беременных подобная инфекция может вызвать внутриутробное заражение, выкидыши и рождение мертвого ребенка. Смертность детей с подобным заболеванием составляет около десяти процентов. Наибольшую опасность представляет заражение с 13 по 28 неделю беременности.
Если ребенок был внутриутробно заражен парвовирусом В19, у него могут появиться такие последствия:
- Поражения мозга;
- Дефицит железа;
- Перитонит;
- Отечность;
- Миокардит;
- Гепатит.
Симптомы парвовируса у беременных включают повышение температуры, сыпь и боли в суставах. При возникновении подобных признаков необходимо пройти лабораторные обследования. Если наличие вируса было подтверждено, пациентке внутриматочно вводят эритроцитарную массу, чтобы повысить уровень эритроцитов и спасти малыша.
Ветряная оспа
Ветрянка при беременности также может повлечь за собой тяжелые последствия, в частности – врожденную ветрянку у плода. Если заражение произошло за несколько дней до родов, развивается болезнь в острой форме, которая очень часто приводит к смерти. Согласно статистике, заражаются примерно 25 процентов детей, хотя далеко не у всех болезнь проявляется.
Основными признаками врожденной ветрянки являются:
- Пневмония;
- Сыпь и зигзагообразные рубцы;
- Недоразвитость головного мозга;
- Укороченные или деформированные конечности;
- Недоразвитые глаза, атрофия глазного нерва.
ВИЧ
ВИЧ-инфекция в последнее время становится все более распространенной. Многие женщины заражаются ВИЧ при половом контакте, тогда как большинство детей получают болезнь во время родов или беременности.
ВИЧ представляет огромную опасность при беременности. Дети, рожденные с этой инфекцией, редко живут дольше двух лет, поскольку их организм не может сопротивляться даже самым простым болезням. Наиболее действенным методом диагностики ВИЧ является ПЦР, поскольку анализ крови на антитела не дает нужного процента информативности.
Важно диагностировать ВИЧ у беременных как можно раньше. В этом случае отказ от грудного вскармливания и прием антиретровирусных препаратов позволяет в большинстве случаев родить здорового малыша. Но если инфекция все же была обнаружена у новорожденного, прием соответствующих препаратов с самого рождения позволяет значительно продлить жизнь малышу.
Листериоз
Возбудителем болезни является бактерия листерия, которая способна проникать через плаценту. Заразиться можно при употреблении овощей, сыра и мяса, а также при контакте с животными. В большинстве случае болезнь никак не проявляется, за исключением редких приступов тошноты и рвоты, незначительного подъема температуры или признаков простуды.
Внутриутробное заражение листериозом может проявляться следующим образом:
- Сыпь и множественные гнойники;
- Спонтанные аборты и мертворожденные дети;
- Сепсис;
- Менингит;
- Отсутствие аппетита;
- Лихорадка.
Признаки листериоза в первую неделю жизни ребенка в 60 процентах случаев приводят к смерти ребенка. Именно поэтому при подтверждении диагноза пациенткам назначают двухнедельных прием ампициллина. Аналогичное лечение назначают и новорожденным.
Сифилис
Первичная форма болезни с образованием твердого шанкра без соответствующего лечения практически всегда приводит к заражению ребенка. В результате развивается врожденный сифилис младенца, от которого погибает шесть из десяти детей.
При скрытой фазе сифилиса при беременности заражение все равно возможно, начиная уже с четвертого месяца беременности. Последствия для плода включают:
- Задержку психического развития;
- Рождение мертвых детей;
- Глухоту;
- Преждевременные роды;
- Поражения зубов, глаз, конечностей, ушей;
- Желтуха, дефицит железа;
- Сыпь и трещины на коже.
Если был обнаружен сифилис, беременной назначают курс лечения пенициллином. Это является обязательным условием, поскольку только в данном случае есть вероятность не допустить заражения плода в процессе родов. Если у новорожденного также был обнаружен сифилис, ему назначают курс пенициллина. Именно благодаря качественной диагностике и своевременному лечению количество детей с сифилисом в данный момент незначительно.
Токсоплазмоз
Источником токсоплазмоза являются животные, чаще всего домашние кошки. Инфицирование женщины происходит при уборке за домашним питомцем, при употреблении недостаточно прожаренной мясной продукции и овощей, которые не прошли термическую обработку. Большое количество поклонниц домашних кошек до беременности сталкивались с токсоплазмозом и при беременности не рискуют заразить инфекцией плод.
При возможном заражении женщины во время беременности, как гласит статистика, в 50% случаев инфицирования происходит поражение плода через плаценту.
Итог внутриутробного поражения:
- Микроцефалия, гидроцефалия;
- Выкидыш, мертворождение;
- Приостановления в психомоторном развитии;
- Хронические заболевания сетчатки, хориоретинит (поражение глаз);
- Увеличение селезенки и печени, желтуха;
- Судороги, энцефалит, менингит.
Своевременное обнаружение и лечение заболевания на 60 процентов снижает риск инфицирования ребенка.
Гепатит В
Вирус гепатита В и С при беременности в основном распространяется через половые акты, может проникнуть к плоду через плаценту на любом этапе беременности. Однако большая опасность для здоровья ребенка возникает при инфицировании матери в третьем триместре.
Результат внутриутробного инфицирования гепатитом:
- Гипоксия, маленький вес ребенка
- Мертворождение, выкидыш
- Острая форма гепатита (печеночная недостаточность), летальный исход
- Торможение психомоторного развития
- Рак печени
- Гепатит В с очередным выздоровлением
- Носительство хронического гепатита В
Диагностирование гепатита у матери проводится путем определения уровня HbsAg, который поднимается через 1-2 месяца после инфицирования. При хроническом заболевании или носительстве этого вируса антиген не пропадает. Сложные формы гепатита лечат при помощи интерферона-А. Однако, при бессимптомном протекании болезни беременная может передать ее своему ребенку, по этой причине за новорожденными необходимо особое наблюдение.
TORCH-инфекции
Краснуха, токсоплазмоз, герпес, ЦМВ и прочие болезни (туберкулез, сифилис и пр.) соединены под термином TORCH-инфекции не просто так. Они очень опасны при внутриутробном инфицировании, протекание некоторых проходит с малым проявлением симптомов или бессимптомно, поэтому необходима тщательная диагностика и профилактика.
Во время планирования беременности
Перед зачатием нужно сдать анализы на иммунитет к TORCH. Присутствие IgG в результатах анализов свидетельствует о хорошем иммунитете к перенесенному ранее заболеванию. При отсутствии таковых – признак незащищенности женщины перед инфицированием. По этой причине рекомендовано сделать прививку от краснухи, минимизировать контакты с кошками (для профилактики токсоплазмоза), а также проверить партнера на наличие ЦМВ и герпеса. Высокие титры IgM свидетельствуют об острой инфекции. В таких случаях рекомендовано отложить планирование беременности
Возникновение при беременности
В данном случае TORCH-инфекции проявляются наличием иммуноглобулина IgM, который лишь теоретически может вызвать заражение плода. Чтобы точно установить риски, женщинам рекомендуют сдать дополнительные анализы и пройти обследования для определения дальнейших действий.
Методы диагностики
Для своевременного обнаружения инфекций всем беременным в обязательном порядке назначают сдачу анализа крови на сифилис, гепатиты В и С, а также регулярно берут мазки на микрофлору влагалища и проводят ПЦР для обнаружения вирусов в крови. Кроме того, проводят дополнительную диагностику, которая включает:
УЗИ
Это один из самых простых и безопасных методов диагностики, хотя он и не всегда является абсолютно достоверным. УЗИ позволяет вовремя заметить возможные пороки развития, определить задержки в формировании плода из-за инфицирования. Признаками инфекционной болезни на УЗИ считаются:
- Наличие пороков развития;
- Увеличенные желудочки головного мозга;
- Мало- или многоводие;
- Отложения кальция в мозге, кишечнике и печени;
- Амниотические тяжи или отечность плаценты;
- Увеличенная печень, селезенка и сердце;
- Задержка внутриутробного развития;
- Расширение почечной зоны и увеличенный живот.
Однако, стоит учитывать, что в некоторых случаях подобные изменения являются вариантом нормы или могут вызывать неинфекционными болезнями (см. скрининг первого триместра).
Амниоцентез и кордоцентез
Кордоцентез представляет собой прокол живота матери для забора пуповинной крови. Это очень точный метод диагностирования инфекции, поскольку в крови из пуповины могут содержаться ДНК инфекции или иммунные клетки против нее.
Амниоцентез является исследование околоплодных вод.
Сероиммунологический метод
Данный анализ необходим в первую очередь женщинам, которые входят в группы риска. Наличие IgM говорит об остром инфицировании или активизации скрытой инфекции. Подобные данные могут стать показанием к проведению кордоцентеза.
Современная медицина проводит обязательный сероиммунологический анализ на возбудителей сифилиса, краснухи, гепатита и ВИЧ. Зачастую беременной рекомендуют дополнительно сдать анализ на TORCH-инфекции. Кроме того, если проводится подготовка к беременности, провести расшифровку полученных данных будет гораздо легче, если есть результаты подобных анализов до зачатия.
Иммуноглобулины определяются следующим образом:
- Острая инфекция диагностируется при наличии IgM и отсутствии IgG;
- Сформированный иммунитет против инфекции показывает наличие IgG и отсутствие IgM;
- Отсутствие и IgM, и IgG говорит о несформировавшемся иммунитете;
- Наличие IgG и IgM свидетельствует о наличии инфекции и процессе формирования иммунитета. В данном случае плоду ничего не угрожает.
Проведение данного исследования у новорожденного не является информативным, поскольку в его крови еще присутствуют антитела матери.
Анализ слюны, мочи, крови и спинномозговой жидкости у новорожденного
Эти анализы позволяют обнаружить внутриутробную инфекцию даже при скрытых симптомах.
Методы лечения
Своевременная диагностика и лечение внутриутробных инфекций позволит значительно сократить риск пороков развития у плода.
Терапия ВУИ включает:
Прием лекарственных препаратов
Если у беременной была диагностирована инфекция бактериального характера, зачастую назначают антибактериальные препараты (чаще всего пенициллины, как наиболее эффективные и безопасные). Новорожденным также вводят подобные медикаменты для профилактики осложнений.
Вирусные заболевания гораздо хуже поддаются лечению и у младенцев, и у беременных. Зачастую назначают препараты ацикловира, и если лечение подействует быстро, риск развития пороков у плода значительно сокращается. Последствия вирусных инфекций (нарушения работы мозга, пороки сердца) не лечатся противовирусными препаратами.
Метод родоразрешения
Если у женщины есть высыпания на половых органах (например, при острой форме герпеса), врачи рекомендуют провести кесарево сечение, чтобы малыш не заразился при прохождении через родовые пути. Но большинство инфекционных заболеваний все же не препятствуют естественным родам.
Наблюдение за новорожденными
При заражении краснухой или ЦМВ даже при отсутствии симптомов, детей следует регулярно осматривать и проверять уровень слуха примерно до шести лет.
Лечение последствий
Некоторые последствия внутриутробных инфекций (например, порок сердца) устраняют хирургическим методом. В этом случае повышается шанс вырастить здорового ребенка. Однако, очень часто спустя годы после операции детям приходиться носить слуховой аппарат из-за распространения тугоухости.
Профилактические средства
Чтобы не допустить развития внутриутробных инфекций, следует придерживать некоторых рекомендаций врачей:
- Своевременно вакцинировать детей и женщин на этапе планирования зачатия;
- Проводить анализ на TORCH-инфекции на этапе планирования;
- Беречь здоровье будущей матери, а именно ограничить ее контакт с детьми дошкольного возраста, реже бывать в местах массового скопления людей, свести к минимуму контакт с домашними животными и их испражнениями, питаться только качественными продуктами, прошедшими термическую обработку и предохраняться во время половых актов.
Действия при контакте с инфицированным человеком
Если во время беременности женщина была вынуждена длительное время контактировать с больным человеком, ей нужно обязательно пройти консультацию врача.
Статью о причинах внутриутробной инфекции у новорожденных и при беременности также можно прочесть на украинском языке: «Причини внутрішньоутробної інфекції у новонароджених, при вагітності: симптоми, лікування, наслідки».

 ПМС: симптомы, лечение, причины, отличие от беременности
ПМС: симптомы, лечение, причины, отличие от беременности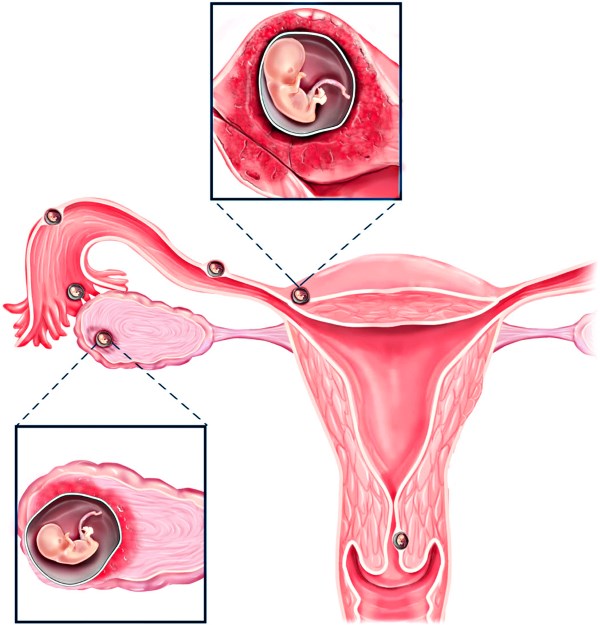 Причины и последствия внематочной беременности
Причины и последствия внематочной беременности Выделения на ранних сроках беременности: норма и патология
Выделения на ранних сроках беременности: норма и патология